 JA尾道総合病院・花田敬士医師。どの病院にもある簡易な検査機械を武器に、森永卓郎氏の命も奪った「最悪のがん」 と闘う
JA尾道総合病院・花田敬士医師。どの病院にもある簡易な検査機械を武器に、森永卓郎氏の命も奪った「最悪のがん」 と闘う
治療困難とされるすい臓がん。最近ではステージ4と診断された森永卓郎氏が亡くなった。このすい臓がんの早期発見に尽力しているのが花田敬士医師だ。成果は上がっており、近い将来すい臓がんのイメージが変わるかもしれない。そんな男のドラマに迫った!
■治療困難といわれる理由
アップルの創業者スティーブ・ジョブズ氏、闘将・星野仙一氏ら数々の著名人の命を奪ってきたすい臓がん。最近もステージ4のすい臓がんの診断を公表していた経済学者の森永卓郎氏が亡くなった。
発見しづらく治療が困難ながんとして知られ、2023年の国の人口動態統計によると年間のがんによる死者数では1位の肺がん、2位の大腸がんに次いで、すい臓がんが胃がんを抜いて3位になった。
この難攻不落のがんに、「尾道方式」という独自に考案した取り組みで立ち向かうのが、JA尾道総合病院の花田敬士副院長(62歳)。5年生存率が全国平均で8.5%という中、同病院がある広島県尾道市では25%にまで上げているのだ。
花田医師に「尾道方式」とはどんなものかを聞いてみると、逆境を乗り越え、徐々に国際的な評価まで獲得していくというドラマが語られた。
* * *
まずは、すい臓がんの特徴について。なぜこんなに5年生存率が低いのか、そして治療が困難なのか。
「すい臓というのは体の奥、胃や肝臓に覆い隠されるような位置にあります。なので、腹部エコーなどで検診をさせていただくときも、その覆いかぶさった臓器が邪魔をしてわかりづらい。
さらに臓器そのものも小さいんです。高さが4㎝、長さが15㎝ぐらいしかありません。そして、すい臓がんのほとんどはすい臓の中を走るすい管にできるのですが、直径1~2㎜とかなり細い。こうした理由が診断のしづらさにつながっています」
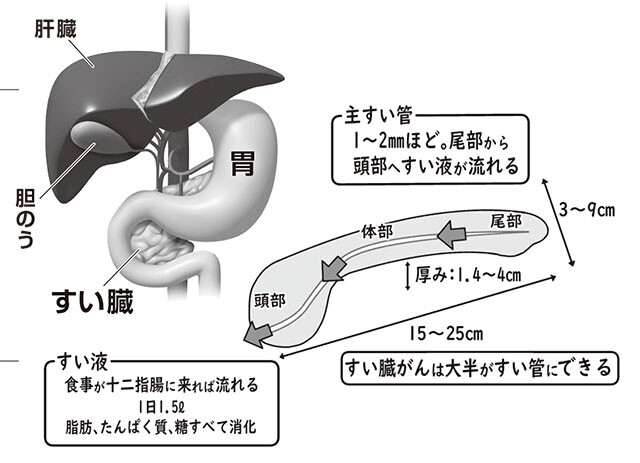 すい臓の位置は胃や肝臓の奥。高さ4㎝、長さ15㎝ほどの小さな臓器。すい液が流れる1~2㎜ほどのすい管にがんはできやすい
すい臓の位置は胃や肝臓の奥。高さ4㎝、長さ15㎝ほどの小さな臓器。すい液が流れる1~2㎜ほどのすい管にがんはできやすい
それゆえに発見が遅れてしまい、気づけば大変なことになるようだ。
「どのがんにも進行度を示すステージがあって、長期の生存が期待できるのは0期、1期で早期発見されたものです。すい臓がんの0期はがんがすい管の中にとどまっている状態のもの。
1期はがんがすい管を飛び出してはいるが、すい臓の中にとどまっている段階のもの。その中でもがんの直径が2㎝以下のものを『1A期』と呼んでいます。0期で見つかると5年生存率は85%、1A期だと70%近くと比較的高い。
ところが現状は8割以上が2期以降、つまりがんがすい臓の外にはみ出して、周りの血管や神経、ほかの臓器にくっついてしまったり、遠隔転移といってほかの離れた臓器にも飛び散った状態で発見されるんです」
さらに、ほかのがんより広がりが速いのも治療を困難にしている要因だという。
「がんのある臓器を飛び出して周りの組織や臓器に広がってしまう現象のことを『浸潤』と呼ぶのですが、すい臓がんはがんが小さい段階から浸潤する力を持っています。
また、がんの多くはお餅のように膨らんで正常な細胞とがん細胞との境界がわかりやすい。ところが、すい臓がんは濾紙(ろし)に染み込む液体のように形をなさずに正常な細胞に潜り込んで広がってしまう。
なので、画像検査でがんがすい臓の中にとどまっているように見えても、すでに血管やほかの臓器に転移している可能性があります」
そんなに怖いがんならば、もっと早期発見の機会が広まればと思うが、「すい臓がん検診」という言葉はあまり聞いたことがない。
「いわゆる五大がん(肺がん、胃がん、肝臓がん、大腸がん、乳がん)の多くには、『がん検診』というものが国で整えられていますが、残念ながらすい臓がんには検診がありません。罹患者数がそこまで多くないからです。年間4万6000人くらいと、大腸がんの3分の1程度です。
さらに、これならすい臓がんの疑いありというような有効な検査法がまだ確立されてないということもあります。
大腸がんなら『検便で血液反応があった人を内視鏡で調べるとがんがありましたね』となるんですが、すい臓がんは『精密検査に行ってください』と根拠を持って言える検査がまだないんです」
■早期発見に向けての闘い
前提を聞く限り、かなり大変そうな分野。なぜ、すい臓がん専門医の道を選んだのか。
「学生の頃から、医師になったからには治療困難ながんを専攻しようと思ったんです。当時5年生存率が悪かったのがすい臓がんと白血病(血液のがん)。その両方をやっていたのが広島大学だったんですが、白血病はすでに治療の道筋ができつつあったので、何もわかっていないすい臓がんの道に進みました。
当時の広島大学の中でも、すい臓がんをやっていた先生は非常に少なくて、消化器内科に同期が20人ぐらい進みましたが、すい臓をやりますと言ったのは私ひとりでした(笑)」
実際に専門医として働き始めると......。
「カルテを見たら腹水がたまったり、黄疸(おうだん)が出たりの末期のすい臓がんの患者さんばかりでした。そこで『手術が可能な初期の患者さんは来ないんですか?』と質問したんです。そしたら『無理だよ!』と一喝されてしまいました。
なので、来る日も来る日も腹水や黄疸で苦しむ末期の患者さんの手当て。何もできない自分が不甲斐なくて仕方なかったです。早期発見の重要性はわかっているんですけど、何から手をつけていいのかすらわからない状態でした」
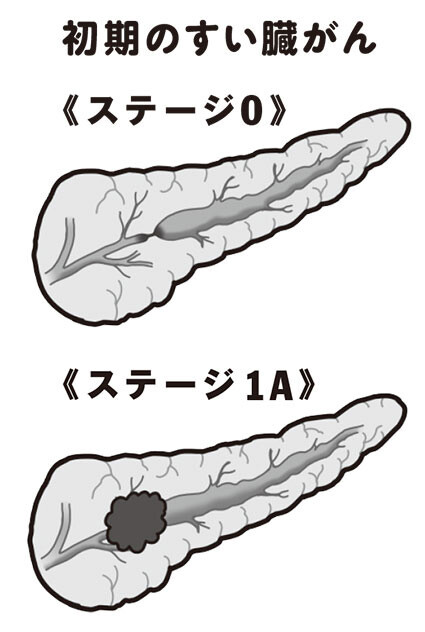 初期といわれる《ステージ0》はがんがすい管の中にとどまっている状態。《ステージ1A》はがんがすい管を飛び出してはいるが、すい臓の中にとどまっている段階でがんの直径が2㎝以下のもの
初期といわれる《ステージ0》はがんがすい管の中にとどまっている状態。《ステージ1A》はがんがすい管を飛び出してはいるが、すい臓の中にとどまっている段階でがんの直径が2㎝以下のもの
そんな日々を過ごす中、現在の勤務先である尾道総合病院に教授の指示で赴任。そして、転機が訪れる。
「2006年に『日本膵臓学会』から『膵癌診療ガイドライン』という、医師向けにすい臓がんをどのように診療していくかの手引き書が初めて出されたんです。
その中に出てきた言葉が『リスクファクター(危険因子)』。『糖尿病』『肥満』『大量飲酒』『喫煙』『親や兄弟姉妹にすい臓がんを発症した人がいる』、こうした項目に複数該当する方は検査を受けてもらいましょうというものです。
それまでは根拠がなかったので何もできなかった。しかし、このガイドラインで検査をしてもらう基準が明記されたんです」
 花田医師の勤務するJA尾道総合病院。地域のかかりつけ医との連携を取り「尾道方式」を確立
花田医師の勤務するJA尾道総合病院。地域のかかりつけ医との連携を取り「尾道方式」を確立
ここで流れが変わった。
「チャンスだ!と思いましたね。幸いなことに尾道市の医師会は『病診連携』、つまりうち(JA尾道総合病院)のような中核病院と地域の診療所との連携が密接に行なわれていました。
尾道には市民のかかりつけ医となる開業医の先生があちこちにいらして、当然家族の皆さんを診療しますから、患者さんのご家族の状況までも把握されているわけです。
例えば、あの家はみんな大酒飲みだったとか。その開業医さんに危険因子を複数持っている方を紹介していただき、すい臓がんの検査をさせていただけないかと声をかけたんです」
しかし、実際は冷たい反応しか返ってこなかったという。
「『そんなことで本当にがんが見つかると思ってるの?』と、とにかくほとんどの開業医さんから総スカンでした。
でも、症状がない患者さんに介入しようとするなら、着目点は危険因子しかないわけです。なので、とにかくお願いしました。当時の医師会長にも何度もお願いに行きまして、最終的に『そこまで言うならわかったよ』と半ばあきれられる感じでやっとOKが出たんです。
とはいえ『強制参加ではなく、花田先生に賛同する人を医師会は止めませんよ』という限りなく緩やかなOKでした(笑)」
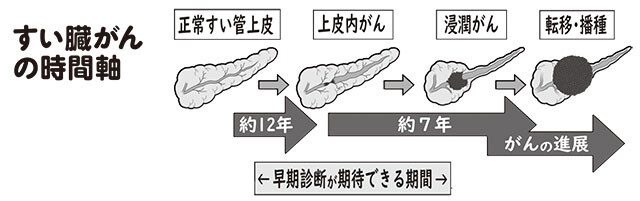 上皮内がんができてすい管の幅が広がるところから転移までは約7年。がんにかかっても最初の2、3年の間は早期発見のチャンスあり
上皮内がんができてすい管の幅が広がるところから転移までは約7年。がんにかかっても最初の2、3年の間は早期発見のチャンスあり
そして2、3人の開業医が興味を持ってくれたという。
「開業医の先生に危険因子を持った人を腹部エコーで診てもらって、異常が認められる患者さんを中核病院(花田医師ら)に紹介してもらい、さらに精密な検査をしていくと本当に初期のがんがある方が出てきて、ついに0期のすい臓がんの方も出てきたんです」
そのときの心境は―。
「絶対に出てくると思っていました。というのも、2010年にある成績が発表され、正常なすい臓にがんができるまでに12年かかることがわかりました。さらに、がんがすい臓からはみ出して転移するまでに7年ほどかかる。つまり、初期の状態はある程度長く続くがんである可能性が推測されたからです」
こうして初期のすい臓がん患者が次々と見つかったことで、世界的にも反響があったという。
「海外ですい臓がんの研究をしている方から病院に伺いたいという連絡もありました」
世界も驚く状況を生み出した花田医師の評価は急上昇。......かと思いきや、そう簡単にうまくはいかなかった。
「『切除手術をして、患者さんが5年後も元気でいらっしゃるならこのやり方を認めましょう』と。つまり早期発見して、切除手術をしたことが本当に良かったのかどうかを待って判断しましょうという感じでした。
その当時は、初期のすい臓がん切除手術をたくさんやっている外科医の先生なんていません。ですが、その後、当院で初期のすい臓がんを多く診断していることを評価いただいて、広島大学の外科教室から若いすい臓専門の外科医の先生に来ていただき、手術をやってもらうようになって日々進歩し、今に至ります」
今後、尾道方式はもっと広まっていくのか? 障壁となるものはあるのだろうか。
「現在、広島県では全県規模でHi-PEACEプロジェクトとしてすい臓がん早期診断の取り組みが展開されるとともに、全国でも約50ヵ所で尾道方式が行なわれており、横浜市、大分市、帯広市、松江市などは自治体も協働して実施されています。
先ほど述べたように中核病院の専門医と地域の開業医の先生との交流があってうまく連携できる状況であれば、導入できると思います。
都会だと難しいと思われがちですが、大阪市は5医師会と6中核施設がタイアップして2013年から尾道方式を導入していて、5年生存率が当初は8%程度だったのが今は18%ぐらいまで改善されています」
■武器はどこにでもある腹部エコー
花田医師は「尾道方式」を振り返り、有効だった武器はふたつあったと語る。
「ひとつが『開業医の先生の問診力』、もうひとつはどのクリニックにもたいてい置いてある『腹部エコー』です」
かかりつけ医の問診力というのは納得だが、古くからある最も簡易な検査方法である腹部エコーが武器というのはどういうことだろう?
「確かに今は高精度に診断できる機器があるのですが、そんな専門的で高価な検査機器は町の開業医さんにはありません。ですが、私は腹部エコーだけでも初期のすい臓がんは発見できると考えています。
繰り返しになりますが、すい臓がんはすい臓の真ん中にあるすい管にでき、すい管が詰まって膨らんでしまう。膨らんだすい管は腹部エコーでも黒い線になって見えるんです。なので、私は開業医の先生にその黒い線をしっかり確認してくださいとお願いしました」
事実、「膵癌早期診断研究会」が報告したステージ0、ステージ1のすい臓がんの200例中、約70%は腹部エコーでなんらかの異常が見つかった。
「すい臓がんの診断ガイドラインは3年に1度改訂されますが、2025年版の最終案が現在検討されています。今回、従来よりも強く『ファーストステップの診断は腹部エコーが推奨される』と明記される可能性が高くなりました。まあ、やっとかって感じです(笑)」

■すい臓がん検診が近い未来可能に!?
最後に、花田医師の思い描く理想の今後のすい臓がん対策を聞いた。
「すい臓がん検診の社会実装ですね。初期で発見される患者さんが増えたことで、これまでわからなかった、初期のすい臓がんの人にはどんな変化が起こっているのか、どんな特徴が出ているのかを調べる研究が劇的に進んでいます。
すい臓の標本、血液サンプルはもちろん尿、唾液などにどういう異常が起こっているのか、そしてその変化を検診に落とし込むためのスクリーニングシステムについて、いろんな先生が知恵を出し合っているところです。
こうした研究が盛んになって、最終的に初期のすい臓がんがわかる腫瘍マーカーを作ることができたらノーベル賞ものだといわれていますが、近い将来そういう日が来るかもしれませんね」
●花田敬士(はなだ・けいじ)
広島大学大学院医学系研究科博士課程内科学専攻修了。医学博士。JA尾道総合病院内科部長・内視鏡センター長などを経て、2021年より副院長。すい臓がんの早期発見を目指して病診連携を生かした「尾道方式」と呼ばれるプロジェクトを立ち上げ、すい臓がん患者の生存率の向上を達成。この業績が評価され2023年第75回保健文化賞を受賞